Psoriyatik Artritin Farmakolojik Tedavisinde EULAR Önerileri: 2015 Güncellemesi
Önyazı:
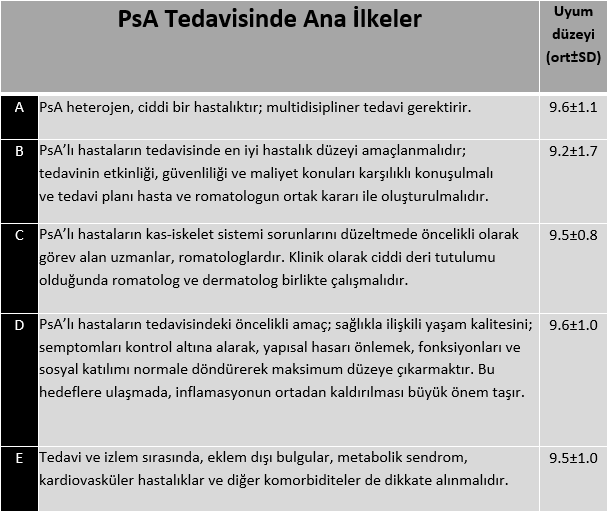
Psoriatik artrit (PsA), eklem tutulum özelliklerinin çok çeşitli olması, eklem dışı ve diğer organ tutulumları ile oldukça heterojen bir hastalık özelliği sergilemektedir. Hastalık ile ilgili klinik bulgulara konvansiyonel sentetik DMARD?ların ve biyolojik ajanların gösterdiği etkiler farklı özellikler gösterebilmektedir. Elimizde çok çeşitli tedavi seçenekleri olmakla birlikte, farklı klinik bulgulara gösterdikleri etkinlik ve güvenlik konusunda yeterli bilginin olmaması nedeniyle PsA tedavisi halen güçlükler taşımaktadır.Bu konuda elde edilen yeni veriler ve yeni geliştirilen tedavi seçenekleri ışığında, ilki 2012 yılında EULAR tarafından gerçekleştirilen PsA farmakolojik tedavi önerilerinin 2015 yılında güncellemesi yapılmıştır.
Gossec L, et al. European League Against Rheumatism (EULAR) recommendations for the management of psoriatic arthritis with pharmacological therapies: 2015 update. Ann Rheum Dis 2015;0:1?12. doi:10.1136/annrheumdis-2015-208337.
Psoriatik artrit ( PsA ) tedavisi non-farmakolojik ve de farmakolojik tedavileri birlikte içermektedir. Hastalık modifiye edici ilaçların (DMARD) semptomları baskılamanın yanısıra, hayat kalitesini ve çalışma verimliliğini arttırma ve eklem hasarını önleme özellikleri ile tüm hastalık süreci boyunca etkin katkı sağladıkları bilinmektedir. Günümüzde etki mekanizmaları dikkate alındığında DMARD?lar üç grupta değerlendirilmektedir: Konvansiyonel sentetik DMARD?lar (csDMARD), biyolojik ajanlar ve fosfodiesteraz inhibitörleri ya da JAK inhibitörleri gibi hedefe yönelik sentetik DMARD?lar. Yakın zamana kadar csDMARD tedavisine dirençli PsA hastalarında sadece TNF inhibitörleri kullanılabilmekteydi.
PsA, eklem tutulum özelliklerinin çok çeşitli olması (periferik artrit, daktilit, entezit ve aksiyal sistem) , eklem dışı (deri, tırnaklar) ve diğer organ tutulumları ile oldukça heterojen bir hastalık özelliği sergilemektedir. Hastalık ile ilgili klinik bulgulara csDMARD?ların ve biyolojik ajanların gösterdiği etkiler farklı özellikler gösterebilmektedir. Elimizde çok çeşitli tedavi seçenekleri olmakla birlikte, farklı klinik bulgulara gösterdikleri etkinlik ve güvenlik konusunda yeterli bilginin olmaması nedeniyle PsA tedavisi halen güçlükler taşımaktadır.
İlk kez 2012 yılında EULAR tarafından gerçekleştirilen PsA tedavisine yönelik öneriler, yakın zamanda tedavi için geliştirilen yeni ilaçların kullanıma girmesi ve tedaviyi yönlendirmede faydalı olabilecek yeni verilerin elde edilmesi ile 2015 yılında güncellenmesi gerekliliğini doğurmuştur. Bu amaçla Haziran 2014-Ocak 2015 tarihleri arasındaki literatürün sistematik incelemesi yapılarak elde edilen yeni veriler uzmanların da fikir birliği doğrultusunda önerilerin güncellenmesinde kullanılmıştır. Süreç hem kanıta dayalı hem de fikir birliğine dayalı bir yaklaşım içinde gerçekleştirilmiştir.
Bu öneriler ile başta romatologlar olmak üzere, PsA tedavisinde rol alan klinisyenlerin, PsA hastalığı olup güncel tedavi ile ilgili bilgilerden faydalanmak isteyen hastaların ve sağlık otoritesinde görevli olanların yanısıra hastane yöneticileri ve sosyal güvenlik kurumlarının bilgilendirilmesi amaçlanmıştır.
Öneriler
-
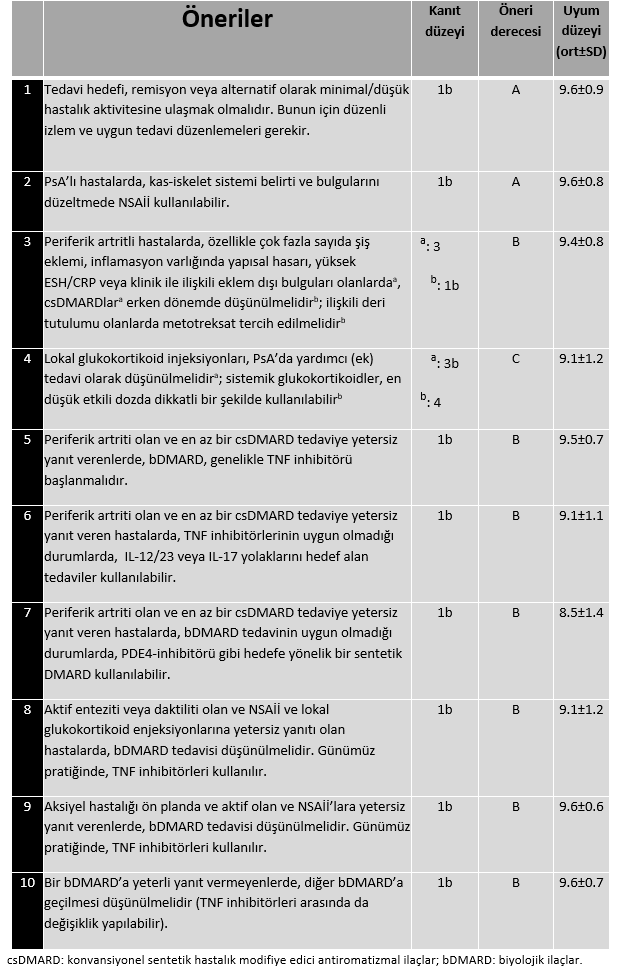
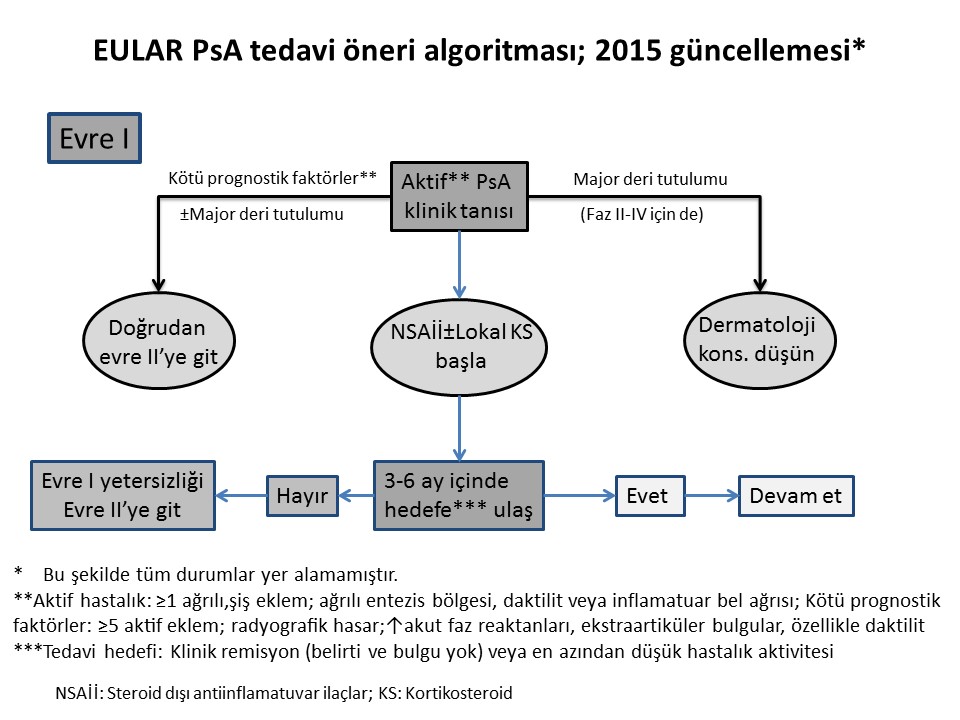
1. Tedavi hedefi, remisyon veya alternatif olarak minimal/düşük hastalık aktivitesine ulaşmak olmalıdır. Bunun için düzenli izlem ve uygun tedavi düzenlemeleri gerekir.
Düzenli hastalık izlemi sırasında belli bir hedefe yönelik tedavi planlamasının yapılması oldukça önemli olduğundan bu öneri ayrı bir başlık verilerek vurgulanmıştır. PsA?da hastalığın doğal seyri ya da remisyon oranları hakkında çok az veri olsa da inflamasyonun kontrolü ile uzun dönem sonuçlarının daha iyi olacağı artık bilinmektedir. Remisyon; klinik ve laboratuvar açıdan belirgin inflamasyon kanıtının bulunmadığı hastalık durumu olarak tanımlanmaktadır. İnflamasyonun yanısıra, daktilit ya da entezitin bulunmaması da oldukça önemlidir. Hastalarda remisyon sağlanamasa bile düşük hastalık aktivitesi mutlaka hedeflenmeli ve tedavi bu doğrultuda düzenlenmelidir. Remisyon şansının daha fazla olduğu hastalar genç, fonksiyonel kısıtlılığı az olan ve bazı olgularda yüksek CRP değerlerinin eşlik ettiği hastalar olarak bildirilmiştir. Ancak PsA?da net bir remisyon tanımının bulunmadığı da hatırda tutulmalıdır. Eklem tutulumu ile ilgili yeni geliştirilen, remisyon ve düşük hastalık aktivitesi hakkında daha katı tanımlamaları olan DAPSA (Disease Activity index for PSoriatic Arthritis) indeksi yakın zamanda valide edilmiş ve TICOPA çalışmasında da geçerli bir tedavi hedefi olduğu gösterilmiştir.
Her ne kadar hastaların ne sıklıkta görüleceği hakkında veri bulunmasa da, aktif hastaların 1-3 ay ara ile takip edilmeleri önerilmektedir. PsA?da hastalık aktivitesini izlemede kullanılacak en iyi yöntem de henüz belirlenememiştir. Bu amaçla günlük pratikte DAS28, SDAI veya CDAI gibi RA?da kullanılan aktivite skorları veya CPDAI (kompozit psoriyatik hastalık aktivite indeksi) ya da PSDAS (psoriyatik artrit hastalık aktivite skoru) ölçütlerinden herhangi birisinin kullanılması önerilmektedir.
-
2. PSA?lı hastalarda, kas-iskelet sistemi belirti ve bulgularını düzeltmede steroid dışı antiinflamatuvar ilaçlar (NSAİİ) kullanılabilir.
Bu öneride herhangi bir değişiklik yapılmamıştır. Özellikle hafif eklem bulguları olan hastalarda NSAİİ?lar etkili olmakla birlikte, deri lezyonları için herhangi bir etkisi gösterilememiştir. Yan etki profili hasta bazında değerlendirilerek önerilmeli ve aktif hastalarda 3 aydan daha uzun süre tedavide tek başına kullanılmamalıdır.
-
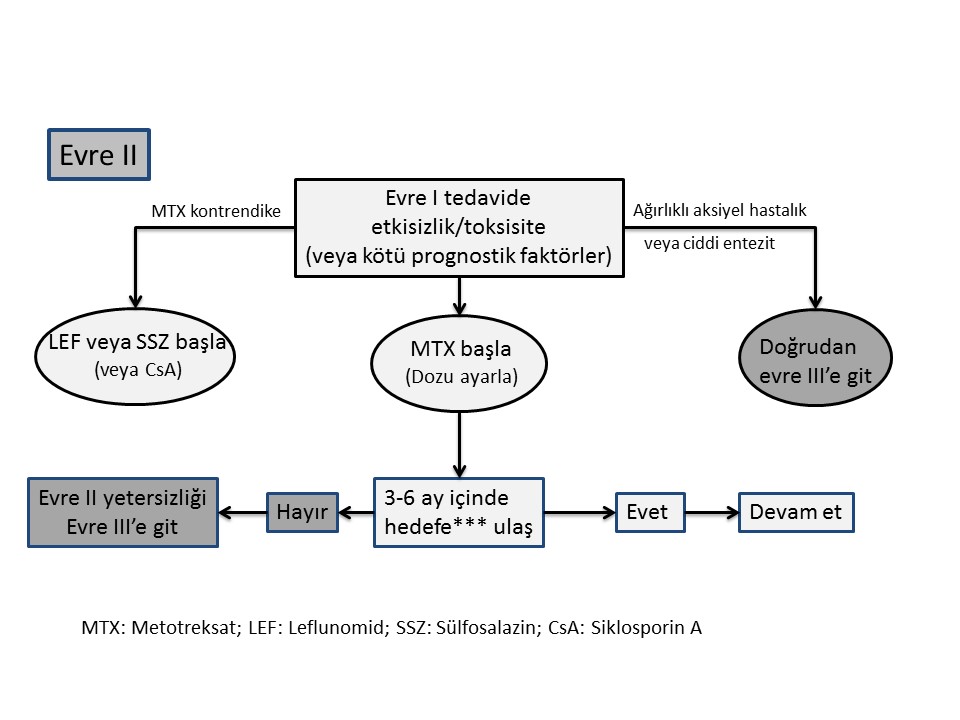
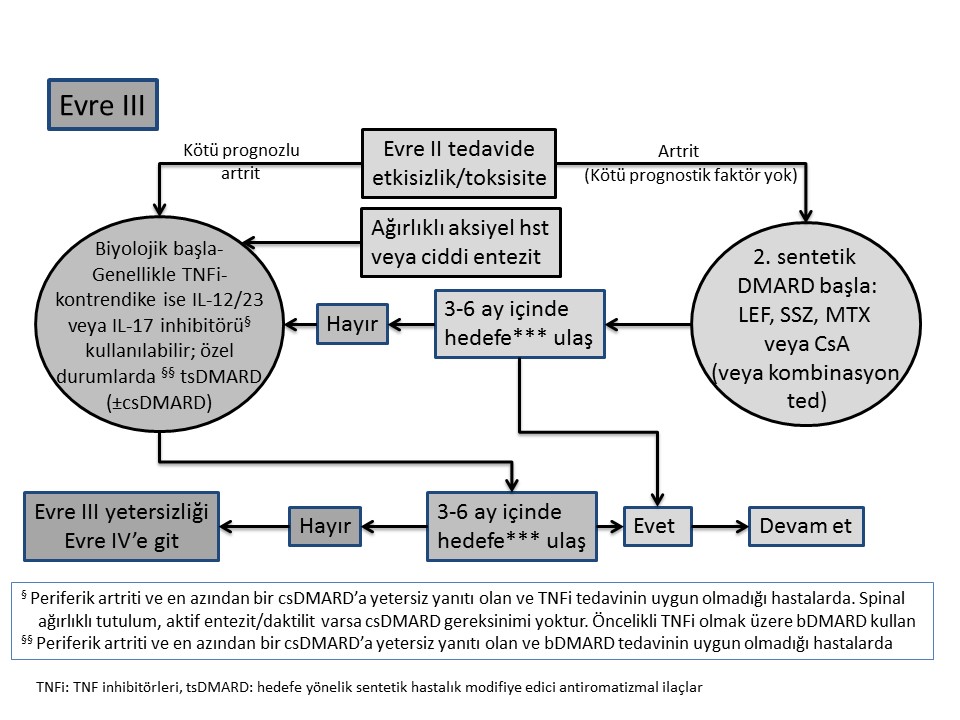
3. Periferik artritli hastalarda, özellikle çok fazla sayıda şiş eklemi, inflamasyon varlığında yapısal hasarı, yüksek ESH/CRP veya klinik ile ilişkili eklem dışı bulguları olanlarda, csDMARDlar erken dönemde düşünülmelidir; ilişkili deri tutulumu olanlarda metotreksat tercih edilmelidir.
Bu öneride 2012 yılından farklı olarak aktif hastalık terimi yerine, periferik artrit kullanılmıştır. Zira aktif hastalık denildiğinde deri de potansiyel olarak aktif tanımı içinde değerlendirilebilmektedir. Uzmanlar, periferik artriti ve kötü prognostik faktörleri bulunan ya da hafif eklem tutulumu olup NSAİİ ve lokal kortikosteroid enjeksiyonlarına yanıt alınamayan hastalarda konvansiyonel sentetik DMARD ile tedaviye başlanılmasını önermektedirler. Kötü prognostik faktörler; ?5 aktif eklem tutulumunun olması; radyografik hasarın varlığı, yüksek akut faz göstergelerinin bulunması ve eşlik eden eklem dışı bulguların, özellikle daktilitin varlığı olarak belirlenmiştir. Genellikle bu özelliklerden en az ikisini taşıyan hastaların kötü prognoza sahip oldukları düşünülerek erken dönemde (aktif hastalığın max. ilk 3 ayı) csDMARD tedavisine başlanması önerilmektedir.
Uzmanlar kullanılacak ilk csDMARD olarak metotreksat (MTX) tedavisini önermektedir. Randomize kontrollü çalışmaların çok kısıtlı olmasının yanısıra, 2012 yılında yayınlanan, PsA?da MTX?ın etkinliği ile ilgili yapılan randomize kontrollü çalışmanın primer sonlanım noktasını karşılamadığı ve ayrıca MTX?ın yapısal hasarı önlemede etkili olduğunun gösterilemediği bilinmektedir. Bununla birlikte, MTX?ın yaygın kullanımı ve tedavi sürdürme oranının iyi düzeyde olması dikkate alındığında (Norveç DMARD kayıt kütüğünde 2 yıllık MTX sürdürme oranı %65) ve TICOPA çalışmasında MTX monoterapisi altında hastaların %22?sinde düşük hastalık aktivitesinin sağlanabildiği gösterildiğinden ve özellikle deri bulguları üzerinde MTX?ın etkinliği de dikkate alındığında çalışma grubu MTX?ı PsA tedavisinde öncelikli csDMARD olarak tavsiye etmektedir.
-
4. Lokal glukokortikoid enjeksiyonları, PsA?da yardımcı (ek) tedavi olarak düşünülmelidir; sistemik glukokortikoidler, en düşük etkili dozda dikkatli bir şekilde kullanılabilirler.
Bu öneride herhangi bir değişiklik yapılmamıştır. Lokal kortikosteroid (KS) enjeksiyonu hakkında yeni bir çalışma bulunmamakla birlikte uzmanlar mono-oligoartriti olan PsA?lı hastalarda KS enjeksiyon tedavisinin faydalı olabileceği görüşünü taşımaktadırlar. Ayrıca daktilitte tendon kılıfı içine ya da Aşil entezitinde retrokalkaneal bursaya KS enjeksiyonu yapılması yarar sağlayabilmektedir. Lokal KS enjeksiyonlarının kas-iskelet sistemi USG?nin kılavuzluğunda yapılabileceği de belirtilmektedir.
Romatoloji pratiğinde kullanılan KS?ler ile psoriyatik deri lezyonlarında alevlenme olabileceğini gösteren kanıt bulunmamakla birlikte, hastalarda uzun süreli sistemik KS kullanımından kaçınılmalı ve yan etki profili çok iyi değerlendirilmelidir.
-
5. Periferik artriti olan ve en az bir csDMARD tedaviye yetersiz yanıt verenlerde, bDMARD, genelikle bir TNF inhibitörü (TNFi) başlanmalıdır.
Genel olarak 2012 önerisinden farklı olmamakla birlikte özellikle PsA tedavisinde çok sayıda TNFi etkili olduğu bildirilmiştir. Bu anlamda TNFi (adalimumab, sertolizumab pegol, etanersept, golimumab ve infliksimab)'nin hem eklem ve deri bulguları üzerinde etkili oldukları hem de radyolojik açıdan hasar gelişimini engelledikleri gösterilmiştir. Ayrıca kohort çalışmaları incelendiğinde daha fazla sayıda hastanın TNFi?de kaldıkları gözlenmektedir. TNFi karşılaştırıldığında özellikle deri bulgularında etanerseptin daha az etkili olduğu veya etki başlangıcının geç ortaya çıktığı söylenebilir (Deri bulguları üzerine TNFi'nin etkinliğini karşılaştıran kafa kafaya bir çalışma bulunmamaktadır).
Çalışma grubu, EMA tarafından TNFi biyobenzeri olarak kabul edilen biyobenzer DMARD ?ların (bsDMARD) da orijinal TNFi gibi psoriasis ve PsA?da etkili olduklarını kabul etmektedirler. Yeni veriler TNFi ile birlikte bir csDMARD kullanıldığı durumlarda hem tedavide kalım oranının arttığını hem de klinik yanıt oranlarında daha iyi sonuçlar elde edilebileceğini ortaya koymaktadır. csDMARD?ların immünojenisite gelişimini engelledikleri hakkında daha fazla veriye ihtiyaç bulunmakla birlikte, özellikle monoklonal yapıda TNFi kullanan hastaların beraberinde csDMARD kullanmaları önerilmektedir.
Yeni güvenlik verileri değerlendirildiğinde, bDMARD?ların PsA tedavisindeki güvenliliği hem kabul edilebilir hem de psoriasis ve RA?da görülen oranlara benzer özellikte olduğu saptanmıştır.
-
6. Periferik artriti olan ve en az bir csDMARD tedaviye yetersiz yanıt veren hastalarda, TNFi?nin uygun olmadığı durumlarda,IL-12/23 veya IL-17 yolaklarını hedef alan tedaviler kullanılabilir.
Yakın zamanda farklı etki mekanizmaları olan IL-12/23 ve IL-17 yolaklarının PsA tedavisinde klinik olarak etkili oldukları bildirilmiştir. IL12/23 yolağı dikkate alındığında en fazla bDMARD verisi ustekinumab ile ilgili bulunmaktadır. IL-23 blokörleri olan guselkumab ve tildrakizumabın henüz sadece psoriasiste etkili oldukları bildirilmiştir. IL-17 yolağı incelendiğinde en fazla bDMARD verisi sekukinumab ile ilgili olup, iksekizumabın PsA?da etkinliği yeni çalışılmaktadır. Çalışma grubu ustekinumab ve sekukinumab tedavisinin algoritmada 2. sıra tedavisi olarak, en az bir csDMARD tedavisine yanıt alınamayan hastalarda kullanılabileceğini önermektedir. Ancak bu ilaçların daha önceden TNFi kullanmış hastalarda, sadece csDMARD sonrası başlandıklarına göre daha az etkili oldukları akılda tutulmalıdır. Bu hastalarda tedavide gözlenen etki kaybı ardışık TNFi kullanımında da yaşanmaktadır.
Yeni bDMARD?ların güvenlilik verileri kötü olmamakla birlikte uzun dönem verilerine ve fayda:risk profillerinin belirlenmesine ihtiyaç bulunmaktadır. Bu nedenlerle çalışma grubu, yeni bDMARD?ların kullanımını genel olarak TNFi?lerinin kullanılmasında sakınca bulunan (komorbiditesi olan, enfeksiyon hikayesi olan ya da TNFi kullanmak istemeyenler) PsA?lı hastalar olarak önermektedir.
Bu iki yeni ilacın öncelikli tercihi konusunda bir öneri bulunmamaktadır. Beraberlerinde kullanılmakta olan bir csDMARD kesilmesine gerek olmamakla birlikte, csDMARD ile birlikte kullanımlarının daha etkili olduğunu gösteren kanıt bulunmadığından bu aşamada yeni bDMARD?lar ile tedavi sırasında csDMARD?a devam edilmesi önerilmemektedir.
-
7. Periferik artriti olan ve en az bir csDMARD tedaviye yetersiz yanıt veren hastalarda, bDMARD tedavinin uygun olmadığı durumlarda, PDE4-inhibitörü gibi hedefe yönelik bir sentetik DMARD kullanılabilir.
Hedefe yönelik tedavilerden olan PDE4-inhibitörü apremilastın PsA?da etkili olduğu bildirilmiştir. Yapılan sistematik literatür taraması apremilastın deri, eklem ve entezit üzerinde orta düzeyde etkili olduğunu göstermektedir. Apremilastın rölatif daha az etkili olması ve yapısal hasar üzerinde MTX veya diğer csDMARD?lar ile karşılaştırmalı çalışmalarının bulunmadığı dikkate alındığında, kabul edilebilir tedavi maliyeti ve güvenliliği ile birlikte, çalışma grubu bu ilacın kullanımını, csDMARD?lar ile yeterli yanıt alınamayan ancak bDMARD kulllanımının sakıncalı olduğu PsA hastaları ile sınırlandırmaktadır. Ancak Faz 3 çalışmalarda bu özel grup hastalar için etkinliği konusunda veri de bulunmamaktadır. Yapılan bu önerinin kanıta dayalı olduğu söylenemeyeceği gibi, tüm tedavi önerileri içinde uyum düzeyinin en düşük olduğu madde olduğu da hatırlanmalıdır.
-
8. Aktif enteziti veya daktiliti olan ve NSAİİ ve lokal glukokortikoid enjeksiyonlarına yetersiz yanıtı olan hastalarda, bDMARD tedavisi düşünülmelidir. Günümüz pratiğinde, TNFi kullanılır.
Entezit ve daktiliti olan alt grup hastaların değerlendirildiği durumlarda aktif hastalık tanımına karşılık gelebilecek veriye dayalı bir tanımlama yapılmadığından, çalışma grubu hayat kalitesi ölçütlerini de dikkate alarak en az bir bölgede aktivite varlığının bulunmasını aktif hastalık olarak kabul etmiştir. Bu hastalarda NSAİİ ve lokal KS enjeksiyonları sonrasında hiç csDMARD başlanılmadan da (csDMARD?ların daktilit ve özellikle entezitte etkili olduğunu gösteren kanıt yok) bDMARD kullanılabileceği önerilmektedir. Uzmanlar bu alt grup hastalarda etkili oldukları gösterilmekle birlikte, kafa kafaya çalışma olmaması nedeniyle TNFi ya da IL12/23 veya IL-17 yolağını hedefleyen yeni bDMARD tedavilerinden hangisinin öncelikli tercih edileceği konusunda net bir ayırım yapılamayacağı kanaatini taşımaktadırlar. Ancak TNFi ile ilgili daha uzun dönem verilere sahip olunması nedeniye TNFi sıralamada öne alınmıştır. Apremilastın da entezitte etkili olduğu bildirilmekle birlikte, çalışma grubu bu aşamada daha fazla veriye ihtiyaç duyulduğunu düşünmektedir.
-
9. Aksiyel hastalığı ön planda ve aktif olan ve NSAİİ?lara yetersiz yanıt verenlerde, bDMARD tedavisi düşünülmelidir. Günümüz pratiğinde, TNF inhibitörleri kullanılır.
Ön planda aksiyel tutulumunun olduğu ve BASDAI skoruna göre ?4 bulunan hastalar aktif olarak değerlendirilmiştir. Bu hastalarda csDMARD?ları etkili olduğu gösterilemediğinden, csDMARD kullanılmadan da bDMARD?lar başlanabilir. Ustekinumabın etkinliğine dair sınırlı bir verinin bulunması ve aksiyel tutulumlu PsA hastalarında sekukinumabın etkinliği henüz bilinmediğinden dolayı uzmanlar, bu alt grup hastada öncelikli olarak TNFi?nin kullanılmasını önermektedirler. Bu nedenle TNFi dışındaki bDMARD?ların kullanımı, TNFi?nin etkili olmadığı ya da kullanılamadığı hastalarda alternatif bir tedavi seçeneği olarak düşünülmelidir.
-
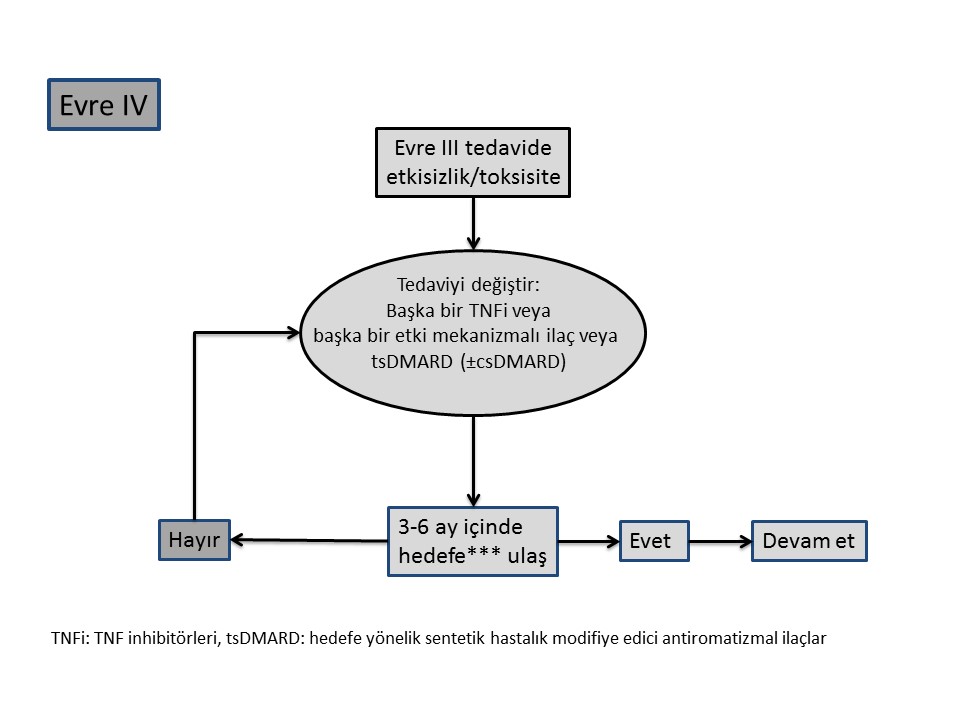
10. Bir bDMARD?a yeterli yanıt vermeyenlerde, diğer bDMARD?a geçilmesi düşünülmelidir (TNF inhibitörleri arasında da değişiklik yapılabilir).
Bu öneri özellikle PsA?da ikinci bir TNFi?nin etkili olduğunu gösteren çalışmalara dayanılarak geliştirilmiştir. Bir bDMARD direnci sonrasında TNFi dışındaki diğer bDMARD?ların etkinliğine ait veri kısıtlılığı olduğu da bilinmektedir. Ancak, TNFi?ne dirençli hastalarda, ustekinumab veya sekukinumab ile yapılan randomize kontrollü çalışmalarda, bu hastaların daha önce hiç bDMARD kullanmamış olanlara göre daha az yanıt verdikleri gözlenmiştir. Uzmanlar bu dolaylı bilgi ışığında, farklı etki mekanizmasına sahip bDMARD?ların diğer TNFi?den daha etkili olduğunu düşünmemektedirler.
Sınıf içi ya da sınıflar arası birden fazla bDMARD değişiminin yapılabileceği de bildirilmektedir.
Tedavi hedefine ulaşılmış hastalarda tedavinin azaltılmasına yönelik yeterli veriye sahip olunmadığından, uzmanlar bu konu hakkında şimdilik bir öneride bulunmamışlardır.




Yorumlarınız için bizim için önemlidir.
Yorum yazmak için tıklayınız